典型的MS临床病程变化多样,大多数患者病程为逐渐加重-缓解-复发模式,可出现多灶性的神经病学缺陷。病变早期复发后可能完全康复,但其中大多数患者病程迁延,约10%的病例为持续进展而无缓解过程,称作原发进展型MS。表现为慢性进展型的病例通常脊髓受累更严重。无论病程如何进展,经典型的病例晚期常伴有神经病学缺陷的认知功能损害。患者也可以有单发的症状,如视神经炎,横断性脊髓炎或脑干综合征。
形态:头颅病灶表现为条状斑片状、点状、类圆形、团块状,脑干水肿;脊髓病灶条状斑片状;病灶在T2相可显示融合。
大小:差异很大,最小1.5mm,最大10cm,一般多在数个毫米到数个厘米之间。
数量:多数可发现多发病灶,最少仅一个,多达数十个,年龄较轻组较年龄较大组病灶数多。
分布:可累及脑室旁、胼胝体、大脑半球白质、脑干、小脑、脊髓等。
信号强度:急性期T1相多表现为等信号或略低信号,也可表现为信号不均匀或中央略低边缘略高的环状,病灶边界多不甚清楚,T2相多表现为高信号。在缓解期,T1相呈等信号或均匀的低信号,边界清楚,T2相呈高信号,同一病人新旧病灶可以并存。
增强:Gd—DTPA增强扫描在T1相有四种表现。(1)无强化,(2)弥漫均匀强化,(3)边缘环状强化,(4)散在不均匀强化。一般认为病灶强化与病灶的活动性和病程有关,活动性病灶可表现出各种形式的强化,非活动性病灶多不强化。病程越短,出现强化的比例越高,陈旧性老病灶可不出现强化。
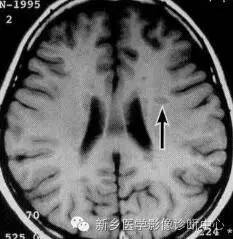
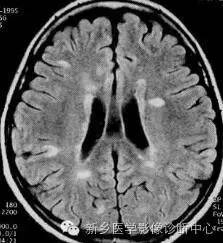
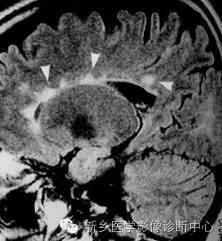
脊髓病灶通常与脑内病灶并存,75%的患者脊髓受累。在MR成像发现脊髓内病灶,即可疑诊为MS,大多数病灶位于颈髓。横断T2WI多显示病灶位于脊髓外周(多位于脊髓的背外侧面),此处软脊膜静脉与白质相邻,灰质与白质可同时受累。病变急性期又是与肿瘤、炎症难以区别。